Badanie kału na pasożyty – kompletny przewodnik diagnostyczny
Badanie kału na pasożyty to jedno z podstawowych i najczęściej wykonywanych badań w diagnostyce chorób przewodu pokarmowego. Jest nieinwazyjne, stosunkowo proste i – jeśli zostanie prawidłowo przeprowadzone – daje lekarzowi niezwykle cenne informacje o stanie zdrowia pacjenta. Pasożyty jelitowe występują częściej, niż mogłoby się wydawać. Szacuje się, że w skali globalnej nawet kilka miliardów ludzi jest zarażonych różnymi gatunkami pasożytów, a problem nie dotyczy wyłącznie krajów rozwijających się. Coraz częstsze podróże międzynarodowe, zmiany stylu życia, a także kontakty zawodowe i środowiskowe sprawiają, że diagnostyka pasożytnicza w Polsce nabiera coraz większego znaczenia. Należy jednak podkreślić, że nawet najlepsza metoda diagnostyczna nie da wiarygodnego wyniku, jeśli próbka nie zostanie pobrana i przechowana w odpowiedni sposób. Dlatego tak istotne są instrukcje dla pacjenta dotyczące przygotowania do badania kału na pasożyty – zarówno w kontekście diety, jak i stosowanych leków czy sposobu pobrania materiału. Właściwa współpraca pacjenta z laboratorium to klucz do skutecznej diagnostyki i, w konsekwencji, prawidłowego leczenia.

Kiedy wykonać badanie kału na pasożyty?
Objawy wskazujące na infekcję pasożytniczą
Objawy jelitowe:
-
przewlekłe lub nawracające biegunki (trwające dłużej niż 2 tygodnie),
-
bóle brzucha o niejasnej przyczynie, często kolkowe,
-
wzdęcia, nadmierne gazy, uczucie pełności,
-
obecność krwi, śluzu lub ropy w stolcu,
-
naprzemienne biegunki i zaparcia przypominające objawy zespołu jelita drażliwego.
Objawy ogólnoustrojowe:
-
niewyjaśniona utrata masy ciała pomimo prawidłowego apetytu,
-
przewlekłe zmęczenie i osłabienie,
-
świąd w okolicy odbytu, szczególnie nocny (typowy dla owsicy),
-
eozynofilia w wynikach krwi,
-
anemia niedoborowa bez oczywistej przyczyny.
Sytuacje epidemiologiczne
Podróże:
-
pobyt w krajach tropikalnych i subtropikalnych w ostatnich miesiącach,
-
spożycie nieoczyszczonej wody, surowych owoców lub warzyw,
-
kąpiele w zbiornikach słodkowodnych w tropikach,
-
kontakt z lokalnymi zwierzętami.
Zawodowe i społeczne:
-
praca w placówkach opiekuńczych (żłobki, przedszkola, domy opieki),
-
kontakt zawodowy ze zwierzętami (rolnicy, weterynarze),
-
życie w skupiskach o niskim standardzie higienicznym,
-
kontakt z osobami zakażonymi.
Grupy szczególnego ryzyka
-
dzieci uczęszczające do placówek opiekuńczych,
-
osoby z obniżoną odpornością (np. HIV, chemioterapia),
-
pracownicy branży spożywczej i gastronomicznej,
-
hodowcy zwierząt i opiekunowie w schroniskach.
Najczęstsze pasożyty wykrywane w badaniu kału
W badaniu kału najczęściej identyfikowane są zarówno pierwotniaki, jak i robaki jelitowe. Do pasożytów jednokomórkowych szczególnie istotnych klinicznie należy Giardia intestinalis (lamblia), odpowiedzialna za przewlekłe biegunki tłuszczowe, utratę masy ciała i wzdęcia. Często występuje u dzieci i osób podróżujących do rejonów o niższym standardzie higieny. Kolejnym patogenem jest Entamoeba histolytica, która może powodować ciężkie krwawe biegunki oraz powikłania pozajelitowe, jak ropnie wątroby. Warto wspomnieć o Cryptosporidium i Cyclospora, pasożytach przenoszonych drogą pokarmową, wywołujących obfite wodniste biegunki, szczególnie groźnych u osób z obniżoną odpornością.
Wśród helmintów powszechnie rozpoznaje się glistę ludzką (Ascaris lumbricoides), której masywne zakażenia mogą prowadzić do niedrożności jelit. U dzieci niezwykle częsty jest owsik ludzki (Enterobius vermicularis), dający charakterystyczny nocny świąd odbytu i łatwo przenoszący się w środowiskach zbiorowych. Włosogłówka (Trichuris trichiura) w przewlekłym przebiegu może skutkować niedokrwistością i opóźnieniem rozwoju u najmłodszych. Diagnostyka laboratoryjna umożliwia także rozpoznanie tasiemców (Taenia saginata i Taenia solium), których obecność może powodować spadek masy ciała, a w przypadku tasiemca wieprzowego groźną neurocysticerkozę.
Rzadziej, ale nadal możliwe, są infekcje wywołane przez Strongyloides stercoralis, pasożyta zdolnego do wieloletniego utrzymywania się w organizmie dzięki mechanizmowi autoinwazji, oraz Trichinella spiralis, której źródłem bywa niedogotowane mięso. Tak szerokie spektrum patogenów wykrywanych w kale pokazuje, jak istotne jest wykonanie badania w przypadku przewlekłych lub niewyjaśnionych dolegliwości jelitowych.
Metody diagnostyczne – porównanie
Diagnostyka pasożytów jelitowych opiera się na kilku uzupełniających się metodach. Różnią się one dokładnością, czasem oczekiwania na wynik, a także ceną i dostępnością. Dobrze dobrana strategia diagnostyczna pozwala uniknąć niepotrzebnych kosztów i jednocześnie zwiększyć szanse na rozpoznanie zakażenia.
Mikroskopia tradycyjna
-
umożliwia ocenę świeżej próbki stolca, wykrywa jaja i cysty pasożytów,
-
przy użyciu barwień można lepiej zobaczyć drobne struktury (np. oocysty Cryptosporidium),
-
metoda tania i powszechnie dostępna, ale jej czułość jest ograniczona i mocno zależy od doświadczenia diagnosty.
Metody koncentracyjne
-
pozwalają „zagęścić” pasożyty z większej objętości kału,
-
znacząco zwiększają szansę wykrycia przy niewielkiej liczbie jaj,
-
obecnie uznawane za standard w wielu laboratoriach.
Testy immunoenzymatyczne (ELISA)
-
wykrywają obecność antygenów pasożytniczych w kale,
-
charakteryzują się wysoką swoistością i czułością,
-
umożliwiają analizę wielu próbek w krótkim czasie,
-
ograniczeniem jest fakt, że każdy test dotyczy tylko wybranych gatunków pasożytów.
Techniki molekularne (PCR, Real-Time PCR)
-
pozwalają zidentyfikować DNA pasożytów z bardzo dużą dokładnością,
-
umożliwiają wykrycie wielu patogenów w jednym panelu,
-
są przydatne w sytuacjach, gdy objawy utrzymują się mimo negatywnych wyników mikroskopii czy ELISA,
-
minusem jest wyższy koszt i ograniczona dostępność w mniejszych laboratoriach.
W praktyce zaleca się stopniowe podejście: od prostszej mikroskopii, przez testy antygenowe, aż po PCR w trudniejszych przypadkach.Połączenie kilku metod zwiększa wiarygodność wyników i pozwala lekarzowi dobrać właściwe leczenie.Każda z metod ma swoje miejsce w diagnostyce, a ich świadome użycie gwarantuje skuteczniejsze rozpoznanie zakażeń pasożytniczych.
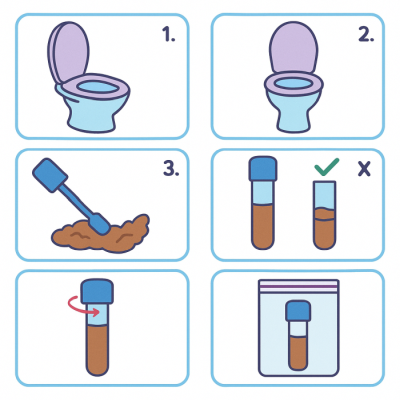
Prawidłowe pobranie materiału do badania
Aby wynik badania kału na pasożyty był miarodajny, pacjent powinien przestrzegać kilku kluczowych zaleceń przed pobraniem próbki. Ich celem jest wyeliminowanie czynników, które mogą zafałszować rezultat analizy.
-
Antybiotyki – konieczna jest przerwa co najmniej 7 dni od zakończenia terapii. Leki te zmieniają środowisko jelitowe i mogą tymczasowo ograniczać obecność pasożytów, co grozi wynikiem fałszywie ujemnym.
-
Leki przeciwbiegunkowe i przeczyszczające – należy odstawić minimum 48 godzin przed pobraniem materiału. Zmieniona konsystencja stolca utrudnia ocenę mikroskopową i może „wypłukać” formy pasożytów.
-
Probiotyki – ich stosowanie warto przerwać na około 2 dni, gdyż wpływają na florę jelitową i mogą zaburzać interpretację wyników.
- Leki przeciwpasożytnicze – wymagają dłuższej przerwy, najlepiej 2 tygodni, ponieważ nawet śladowe ich ilości w jelitach mogą skutecznie uniemożliwić identyfikację pasożytów.
-
Dieta – nie trzeba stosować specjalnych restrykcji, ale zaleca się unikanie ciężkostrawnych posiłków oraz alkoholu w przeddzień badania. Warto też wstrzymać preparaty ziołowe o potencjalnym działaniu odrobaczającym.
Co może dodatkowo wpłynąć na wynik ?
-
Środki kontrastowe stosowane w diagnostyce obrazowej (bar, jod) – badanie należy odłożyć o tydzień.
-
Preparaty zobojętniające kwas żołądkowy (antacida) i sole bizmutu – mogą utrudniać identyfikację pasożytów, maskując ich obecność.
-
Wlewy doodbytnicze – wymagają przerwy minimum 3 dni.
-
Kolonoskopia – po badaniu endoskopowym zaleca się odczekać tydzień, aby uniknąć zafałszowań.
Oprócz przygotowania farmakologiczno-dietetycznego ważny jest także sam moment pobrania. Najlepiej zrobić to rano, wykorzystując sterylny pojemnik otrzymany w laboratorium. Materiał powinien pochodzić z kilku fragmentów stolca, zwłaszcza z tych, gdzie obecny jest śluz lub krew. Próbki nie wolno zanieczyścić moczem czy wodą, a transport do pracowni powinien być szybki – w przypadku luźnego stolca najlepiej w ciągu godziny. Jeżeli konieczne jest krótkie przechowanie, próbkę można umieścić w lodówce w temperaturze 2–8°C, ale nie dłużej niż dobę. Na próbce lub formularzu dołączonym do badania powinny być opisane dane pacjenta oraz data i godzina pobrania próbki.
Dla zwiększenia wiarygodności wyniku pobiera się zwykle trzy próbki w odstępach kilku dni. Dzięki temu wychwycone zostają także te pasożyty, które nie są wydalane codziennie. Pobraniu materiału z trzech próbek jest szczególnie istotne przy podejrzeniu Giardia lub Entamoeba. W sytuacjach nagłych laboratoria często oferują pojemniki z dodatkiem konserwantu, co stabilizuje materiał i pozwala na bezpieczny transport z większej odległości.
Specjalne sytuacje pobierania:
-
Biegunka ostra: pobranie próbki w jak najkrótszym czasie od wystąpienia objawów; materiał płynny zwiększa szanse wykrycia trofozoitów; dopuszczalne jest kilkukrotne pobranie w ciągu jednego dnia; próbkę należy dostarczyć do laboratorium natychmiast.
-
Stolce uformowane: obowiązują standardowe procedury pobierania; większe jest prawdopodobieństwo uchwycenia cyst i jaj pasożytów; można zastosować środki konserwujące, co ułatwia transport; czas dostarczenia do laboratorium nie musi być tak szybki jak w przypadku biegunki.
Interpretacja wyników badania
Wynik badania kału na pasożyty wymaga ostrożnej interpretacji, ponieważ samo stwierdzenie obecności bądź braku pasożytów nie zawsze daje pełny obraz kliniczny. Pozytywny rezultat oznacza, że w próbce znaleziono jaja, cysty, larwy lub fragmenty pasożyta, co potwierdza zakażenie i stanowi podstawę do wdrożenia leczenia. Ujemny wynik nie zawsze wyklucza infekcji – pasożyty wydalane są okresowo, a ich liczba w próbce może być zbyt mała, by zostały uchwycone. Dodatkowo wpływ na rezultat ma sposób pobrania i przechowywania materiału, stosowanie niektórych leków czy ograniczenie się do jednej próbki zamiast zalecanych trzech. Wszystko to może prowadzić do tzw. wyników fałszywie ujemnych. W takich przypadkach zaleca się powtórzenie badania z kolejnych próbek, rozważenie bardziej czułych metod jak ELISA czy PCR oraz ocenę kliniczną, aby wykluczyć inne możliwe przyczyny dolegliwości. Czasem lekarz decyduje się na leczenie empiryczne, jeśli podejrzenie infekcji jest silne mimo negatywnych wyników laboratoryjnych.
Interpretacja nie kończy się na samym rozpoznaniu pasożytów. Ważnym elementem jest także ocena skuteczności leczenia. Badania kontrolne wykonuje się zwykle po 2–4 tygodniach w przypadku pierwotniaków i 4–6 tygodniach przy helmintach, co wynika z ich cyklu życiowego. U niektórych pacjentów konieczne są 2–3 badania kontrolne, aby mieć pewność, że infekcja została całkowicie zwalczona. Kryteriami wyleczenia są brak wydalania form pasożytniczych w kolejnych próbkach, ustąpienie objawów klinicznych oraz normalizacja parametrów dodatkowych, takich jak eozynofilia. Ostateczna interpretacja wyniku zawsze należy do lekarza, który zestawia dane laboratoryjne z obrazem klinicznym i historią pacjenta, planując dalsze postępowanie w sposób indywidualny i kompleksowy.
Koszty i dostępność badań
Badanie kału na pasożyty należy do procedur powszechnie dostępnych w Polsce – można je wykonać zarówno w laboratoriach publicznych w ramach skierowania od lekarza, jak i w placówkach prywatnych. Koszt takiego badania różni się w zależności od zakresu i zastosowanej metody diagnostycznej. Tradycyjna mikroskopia jest najtańszym rozwiązaniem, jednak coraz częściej pacjenci decydują się na testy immunoenzymatyczne czy molekularne, które są droższe, ale charakteryzują się wyższą czułością i szybkością uzyskania wyniku.
Warto pamiętać, że cena badania obejmuje nie tylko analizę jednej próbki, lecz zwykle zestaw trzech, co znacząco zwiększa wiarygodność diagnostyczną. Koszt pojedynczego pakietu w laboratoriach prywatnych zazwyczaj mieści się w przedziale od kilkudziesięciu do kilkuset złotych. W niektórych ośrodkach istnieje możliwość wyboru paneli łączonych, które poza pasożytami wykrywają także bakterie i wirusy jelitowe – jest to rozwiązanie droższe, ale szczególnie przydatne u pacjentów z przewlekłymi problemami jelitowymi. Coraz częściej laboratoria oferują również pakiety rodzinne, które umożliwiają wykonanie badań u kilku osób jednocześnie w korzystniejszej cenie. To rozwiązanie szczególnie przydatne w sytuacjach, gdy istnieje ryzyko przeniesienia pasożytów między domownikami, np. przy owsicy czy giardiozie. Dzięki temu cała rodzina może zostać zdiagnozowana w krótkim czasie, a ewentualne leczenie wprowadza się równolegle u wszystkich zakażonych, co minimalizuje ryzyko nawrotów i wzajemnego zarażania się.
Czynniki wpływające na cenę badania:
-
rodzaj zastosowanej metody (mikroskopia, ELISA, PCR),
-
liczba próbek w pakiecie,
-
zakres diagnostyczny (badanie tylko pasożytów czy panel wieloczynnikowy),
-
renoma i wyposażenie laboratorium,
-
czas oczekiwania na wynik (standardowy czy przyspieszony).
Dzięki szerokiej dostępności pacjent może sam zdecydować, czy skorzystać z placówki publicznej – gdzie często czas oczekiwania jest dłuższy, ale badanie bywa refundowane – czy z laboratorium prywatnego, które oferuje krótszy czas realizacji i szerszy wybór metod diagnostycznych.
Błędy w przygotowaniu do badania
Choć badanie kału na pasożyty jest stosunkowo proste, w praktyce często pojawiają się błędy, które mogą zafałszować wyniki lub utrudnić ich interpretację. Warto znać najczęstsze z nich i wiedzieć, jak im zapobiegać.
Do najczęstszych należy brak przerwy po antybiotykach, probiotykach czy lekach przeciwpasożytniczych. Pacjenci zapominają też o konieczności odstawienia środków przeczyszczających lub przeciwbiegunkowych. Niewłaściwa dieta, np. spożycie alkoholu czy ziół o działaniu odrobaczającym, również może zmienić wynik. Kluczem jest dokładne stosowanie się do zaleceń lekarza lub laboratorium.
Częstym problemem jest pobranie zbyt małej ilości stolca lub tylko z jednej partii, podczas gdy materiał powinien pochodzić z kilku miejsc, najlepiej tam, gdzie widoczny jest śluz czy krew. Do błędów należy także zanieczyszczenie próbki moczem albo wodą toaletową, a także jej zbyt późne dostarczenie. Niedopuszczalne jest używanie niesterylnych pojemników, które nie gwarantują bezpieczeństwa analizy.
Choć badanie kału na pasożyty jest stosunkowo proste, w praktyce często pojawiają się błędy, które mogą zafałszować wyniki lub utrudnić ich interpretację. Warto znać najczęstsze z nich i wiedzieć, jak im zapobiegać.
Błędy w przygotowaniu do badania
Do najczęstszych należy brak przerwy po antybiotykach, probiotykach czy lekach przeciwpasożytniczych. Pacjenci zapominają też o konieczności odstawienia środków przeczyszczających lub przeciwbiegunkowych. Niewłaściwa dieta, np. spożycie alkoholu czy ziół o działaniu odrobaczającym, również może zmienić wynik. Kluczem jest dokładne stosowanie się do zaleceń lekarza lub laboratorium.
Błędy w pobraniu materiału
Częstym problemem jest pobranie zbyt małej ilości stolca lub tylko z jednej partii, podczas gdy materiał powinien pochodzić z kilku miejsc, najlepiej tam, gdzie widoczny jest śluz czy krew. Do błędów należy także zanieczyszczenie próbki moczem albo wodą toaletową, a także jej zbyt późne dostarczenie. Niedopuszczalne jest używanie niesterylnych pojemników, które nie gwarantują bezpieczeństwa analizy.
Błędy interpretacyjne
Niektórzy pacjenci traktują ujemny wynik jednej próbki jako ostateczne wykluczenie pasożytów. To poważny błąd, ponieważ pasożyty wydalane są okresowo i konieczne jest przebadanie serii próbek. Innym problemem jest samodzielna interpretacja wyniku – obecność pasożyta nie zawsze wymaga natychmiastowego leczenia, a brak wykrycia nie zawsze oznacza brak choroby. Ostateczną ocenę powinien przeprowadzić lekarz, zestawiając dane laboratoryjne z objawami klinicznymi.
Świadomość tych błędów i ich unikanie zwiększa wiarygodność badania oraz przyspiesza postawienie trafnej diagnozy.
Najczęściej zadawane pytania (FAQ)
Czy do badania trzeba się specjalnie przygotować?
Nie ma konieczności stosowania restrykcyjnej diety, ale należy odstawić antybiotyki, leki przeciwpasożytnicze czy probiotyki zgodnie z zaleceniami. Warto unikać alkoholu i ciężkostrawnych posiłków.
Ile próbek trzeba oddać?
Najczęściej zaleca się trzy próbki pobrane w odstępach kilku dni. Zwiększa to szansę wykrycia pasożytów wydalanych nieregularnie.
Jak długo czeka się na wynik?
Czas oczekiwania zależy od metody – mikroskopia to zwykle 1–3 dni, testy ELISA i PCR mogą wymagać nieco więcej czasu, ale często oferują dokładniejsze rezultaty.
Czy można wykonać badanie u dzieci?
Tak, u najmłodszych badanie jest szczególnie wskazane, zwłaszcza w przypadku dolegliwości żołądkowo-jelitowych, niedoboru masy ciała lub podejrzenia owsicy.
Czy ujemny wynik oznacza, że na pewno nie mam pasożytów?
Nie zawsze. Pasożyty mogą być wydalane okresowo, dlatego rekomenduje się analizę kilku próbek. Przy utrzymujących się objawach lekarz może zlecić bardziej czułe testy.
Czy wynik dodatni zawsze oznacza konieczność leczenia?
Decyzję podejmuje lekarz. Nie każdy pasożyt wymaga natychmiastowej terapii, a wybór metody leczenia zależy od gatunku oraz objawów pacjenta.
Czy badanie jest refundowane?
W placówkach publicznych – tak, jeśli pacjent posiada skierowanie od lekarza. W laboratoriach prywatnych jest to badanie odpłatne.
Czy można badać całą rodzinę?
Tak, wiele laboratoriów oferuje pakiety rodzinne, które są korzystne cenowo i pozwalają jednocześnie przebadać wszystkich domowników, co zmniejsza ryzyko ponownych zakażeń.
Badanie kału na pasożyty to jedno z podstawowych narzędzi diagnostycznych w ocenie zdrowia przewodu pokarmowego. Pozwala wykryć szerokie spektrum patogenów – od pierwotniaków po robaki jelitowe – i stanowi podstawę do wdrożenia skutecznego leczenia. Aby wynik był wiarygodny, kluczowe jest prawidłowe przygotowanie pacjenta, właściwe pobranie materiału i interpretacja przeprowadzona przez specjalistę. Rzetelnie wykonane badanie pomaga nie tylko w leczeniu indywidualnym, ale także w zapobieganiu rozprzestrzenianiu się infekcji wśród domowników i osób z otoczenia pacjenta. Dzięki rozwojowi metod diagnostycznych, takich jak ELISA czy PCR, diagnostyka pasożytów jelitowych staje się coraz szybsza, dokładniejsza i szerzej dostępna
Literatura:
-
Hadas E., Kociecka W. Parazyty człowieka i ich diagnostyka. PZWL, Warszawa 2018.
-
Wroczyńska A., Felczak-Korzybska I. Choroby pasożytnicze przewodu pokarmowego. Medycyna Praktyczna, Kraków 2020.
-
Świątek Ł., Dzikowiec M. Diagnostyka laboratoryjna w parazytologii klinicznej. Diagnostyka Laboratoryjna, 2021.
-
Garcia L.S. Diagnostic Medical Parasitology. ASM Press, Washington 2016.
-
CDC – Centers for Disease Control and Prevention. Parasites – Laboratory Identification of Parasites of Public Health Concern. Atlanta 2022.
-
WHO – World Health Organization. Soil-transmitted helminth infections. Fact sheet. Geneva 2023.
-
Markell E.K., Voge M., John D.T. Medical Parasitology. Elsevier, St. Louis 2019.
Jesteśmy tu dla Ciebie
Napisz do nas wiadomość
ul. Z. Krasińskiego 2/26
20-709 Lublin – SPRAWDŹ
Gabinet znajduje się w Centrum Usług i Ochrony Zdrowia Irydion, 2p , lokal 26